Tykktarmskreft - operasjon
Vi behandler vanligvis tykktarmskreft med operasjon, enten åpen eller ved kikkehullsteknikk. Da fjerner vi den delen av tarmen hvor svulsten er og lymfeknutene som ligger rundt. I noen tilfeller er det nødvendig å legge ut tarmen (stomi), enten permanent eller midlertidig.
Før
I forkant av operasjonen skal du:
- snakke med sykepleier
- ta blodprøver
- snakke med lege og operatør/overlege
- ha samtale med anestesilege
- eventuelt samtale med stomisykepleier
- eventuelt gjennomføre rektoskopi/andre undersøkelser
- eventuelt bli forespurt om å delta i studier som krever samtykke
Dersom operasjonen medfører at du får utlagt tarm (stomi), enten midlertidig eller permanent, vil du få en samtale med stomisykepleier.
Der vil du få mer detaljert informasjon bl.a. om hvordan en stomi blir konstruert, hvordan den fungerer og hvordan det kan være å leve med den. Det blir samtidig markert hvor stomien skal plasseres på magen, i forhold til klær, hudfolder og kroppsfasong.
Ikke alle sykehus sender ut pasientopplysningsskjema på forhånd, men om du har fått det tilsendt, fyll det ut og ta med på sykehuset.
Om du bruker blodfortynnende medisiner vil du få informasjon om hvordan du skal forholde deg til det.
Anestesilegen informerer om hvilke medisiner du skal ta operasjonsdagen.
For å forebygge blodpropp får de fleste pasienter en blodfortynnende sprøyte i underhuden på magen kvelden før operasjonen. Dette skal du også fortsette med i 4 uker etter operasjonen.
I noen tilfeller vil det være aktuelt å tømme tarmen før operasjonen. Dette vil du få beskjed om før operasjonen.
Før operasjonen må du faste. Det betyr at du ikke kan spise, drikke, tygge tyggegummi/drops, snuse eller røyke.
- Siste 6 timer før oppmøte må du ikke innta fast føde eller drikke annet enn vann, kaffe og te (uten melk), saft og fruktjuice uten fruktkjøtt.
- Siste 2 timer før oppmøte må du ikke drikke noen ting.
- Siste 2 timer før oppmøte må du ikke bruker tyggegummi, drops, snus eller tobakk.
Ved spesielle inngrep kan det være andre rutiner som gjelder. Dette blir du orientert om på sykehuset før operasjonen.
Røyking og daglig inntak av alkohol gir en betydelig økt risiko for komplikasjoner etter operasjonen. Blant annet vil røyking forsinke sårtilhelingen. Hvis du røyker, bør du slutte eller å gå til innkjøp av røykeplaster eller et annet nikotinproduk for bruk i tiden rundt operasjonen.
Du vil få beskjed om hvor og når du skal møte operasjonsdagen.
Dette får du informasjon om, både muntlig og skriftlig.
Dersom du blir syk i ventetiden før operasjon, ber vi deg ta kontakt med avdelingen du skal legges inn på. Dette gjelder også ved forkjølelse, tett nese eller bryst. Det er viktig for vår planlegging at det avklares om operasjonen din må utsettes.
I forkant av operasjonen skal du:
- snakke med sykepleier
- ta blodprøver
- snakke med lege og operatør/overlege
- ha samtale med anestesilege
- eventuelt samtale med stomisykepleier
- eventuelt gjennomføre rektoskopi/andre undersøkelser
- eventuelt bli forespurt om å delta i studier som krever samtykke
Dersom operasjonen medfører at du får utlagt tarm (stomi), enten midlertidig eller permanent, vil du få en samtale med stomisykepleier.
Der vil du få mer detaljert informasjon bl.a. om hvordan en stomi blir konstruert, hvordan den fungerer og hvordan det kan være å leve med den. Det blir samtidig markert hvor stomien skal plasseres på magen, i forhold til klær, hudfolder og kroppsfasong.
Ikke alle sykehus sender ut pasientopplysningsskjema på forhånd, men om du har fått det tilsendt, fyll det ut og ta med på sykehuset.
Om du bruker blodfortynnende medisiner vil du få informasjon om hvordan du skal forholde deg til det.
Anestesilegen informerer om hvilke medisiner du skal ta operasjonsdagen.
For å forebygge blodpropp får de fleste pasienter en blodfortynnende sprøyte i underhuden på magen kvelden før operasjonen. Dette skal du også fortsette med i 4 uker etter operasjonen.
I noen tilfeller vil det være aktuelt å tømme tarmen før operasjonen. Dette vil du få beskjed om før operasjonen.
Før operasjonen må du faste. Det betyr at du ikke kan spise, drikke, tygge tyggegummi/drops, snuse eller røyke.
- Siste 6 timer før oppmøte må du ikke innta fast føde eller drikke annet enn vann, kaffe og te (uten melk), saft og fruktjuice uten fruktkjøtt.
- Siste 2 timer før oppmøte må du ikke drikke noen ting.
- Siste 2 timer før oppmøte må du ikke bruker tyggegummi, drops, snus eller tobakk.
Ved spesielle inngrep kan det være andre rutiner som gjelder. Dette blir du orientert om på sykehuset før operasjonen.
Røyking og daglig inntak av alkohol gir en betydelig økt risiko for komplikasjoner etter operasjonen. Blant annet vil røyking forsinke sårtilhelingen. Hvis du røyker, bør du slutte eller å gå til innkjøp av røykeplaster eller et annet nikotinproduk for bruk i tiden rundt operasjonen.
Du vil få beskjed om hvor og når du skal møte operasjonsdagen.
Dette får du informasjon om, både muntlig og skriftlig.
Dersom du blir syk i ventetiden før operasjon, ber vi deg ta kontakt med avdelingen du skal legges inn på. Dette gjelder også ved forkjølelse, tett nese eller bryst. Det er viktig for vår planlegging at det avklares om operasjonen din må utsettes.
Under
På operasjonsavdelingen
På operasjonsdagen trilles du til operasjonsavdelingen. Her møter du operasjonssykepleier og anestesisykepleier som skal passe på deg under operasjonen. Hvis du blir opererert med åpen operasjon får du et epiduralkateter i ryggen. Det vil bli brukt til smertestillende under operasjonen og de første dagene etter operasjonen. Vi legger også inn et blærekateter som gjør at vi kan følge med på urinproduksjonen. Anestesilegen vil gi deg narkose/ bedøvelse under operasjonen.
Ved Sykehuset Telemark bruker vi i de fleste tilfeller kikkhullsteknikk.
Kliniske studier
3 kliniske studier er åpne for rekruttering. Sammen med legen din kan du vurdere om en klinisk studie er aktuell for deg.
- Måling av tumor-DNA i blodet for å tilrettelegge for etterbehandling for tarmkreft
- Behandling med dostarlimab sammenlignet med standardbehandling hos pasienter med ubehandlet, opererbar dMMR/MSI-H tykktarmskreft
- Behandling med cellegift og immunterapi for pasienter med spredning av tykk- eller endetarmskreft
På operasjonsavdelingen
På operasjonsdagen trilles du til operasjonsavdelingen. Her møter du operasjonssykepleier og anestesisykepleier som skal passe på deg under operasjonen. Hvis du blir opererert med åpen operasjon får du et epiduralkateter i ryggen. Det vil bli brukt til smertestillende under operasjonen og de første dagene etter operasjonen. Vi legger også inn et blærekateter som gjør at vi kan følge med på urinproduksjonen. Anestesilegen vil gi deg narkose/ bedøvelse under operasjonen.
Ved Sykehuset Telemark bruker vi i de fleste tilfeller kikkhullsteknikk.
Kliniske studier
3 kliniske studier er åpne for rekruttering. Sammen med legen din kan du vurdere om en klinisk studie er aktuell for deg.
- Måling av tumor-DNA i blodet for å tilrettelegge for etterbehandling for tarmkreft
- Behandling med dostarlimab sammenlignet med standardbehandling hos pasienter med ubehandlet, opererbar dMMR/MSI-H tykktarmskreft
- Behandling med cellegift og immunterapi for pasienter med spredning av tykk- eller endetarmskreft
Kliniske studier
3 kliniske studier er åpne for rekruttering. Sammen med legen din kan du vurdere om en klinisk studie er aktuell for deg.
- Måling av tumor-DNA i blodet for å tilrettelegge for etterbehandling for tarmkreft
- Behandling med dostarlimab sammenlignet med standardbehandling hos pasienter med ubehandlet, opererbar dMMR/MSI-H tykktarmskreft
- Behandling med cellegift og immunterapi for pasienter med spredning av tykk- eller endetarmskreft
Etter
Etter operasjonen overvåkes du 6 til 24 timer på overvåking. Deretter blir du kjørt til sengeposten hvor du tilbringer 2 - 5 dager.
Det er normalt å ha noe smerter etter en operasjon, spesielt ved bevegelse. Du vil få smertestillende tabletter, og i noen tilfeller smertestillende i epiduralkateter. Vi kartlegger smertenivået og smertelindringen din hver 4. time så lenge du har epiduralkateter. For å få til en god smertebehandling er det viktig at du gir oss tilbakemelding.
God smertelindring gjør at det er mulig å være fysisk aktiv hver dag selv om du er nyoperert.
Aktivitet er avgjørende for at du skal komme deg raskt etter operasjonen.
Allerede operasjonsdagen skal du ut av senga og evt. sitte oppe.
Pleiere og fysioterapeut vil daglig følge opp i forhold til mobilisering.
Hva skjer når du er fysisk aktiv:
- Du puster dypere og forbygger lungebetennelse.
- Matlyst og fordøyelse kommer raskere i gang.
- Sårene gror bedre fordi blodsirkulasjonen øker.
- Bevegelse stimulerer blodsirkulasjonen og forebygger blodpropp.
Etter å ha blitt operert i tarmen kan det forekomme kvalme på grunn av lav tarmaktivitet i starten. Du vil bli tilbudt kvalmestillende medikamenter om dette skulle gjelde deg.
Det er viktig med munnhygiene og tannpuss, da dette kan bidra til å forebygge tørre slimhinner og soppdannelse. Tyggegummi er også bra for aktiviteten i tarmen, samtidig som den fremmer spyttsekresjon i munnhulen. Matinntak er likevel vesentlig for munnhulehygiene.
Har du gått ned i vekt som følge av din sykdom kan avdelingen samarbeide med ernæringsfysiolog om videre oppfølging.
- I tillegg til intravenøs væske, oppfordres du til å drikke selv.
- På ettermiddagen/ kvelden operasjonsdagen vil du få hjelp til å komme opp av sengen. Flere korte turer og totalt et par timer er bra! Det er viktig for å få kroppen i gang igjen etter operasjonen. Du vil få hjelp til både å stå, gå og sitte.
- Lege avgjør når du starte å spise og drikke igjen etter operasjonen.
- Du får hjelp til mobilisering av både sykepleier og fysioterapeut. Det anbefales at du er ute av sengen i så mye som mulig, avhengig av operasjonsmetode og formen din.
- Det vil bli tatt blodprøver av deg.
- Blærekateteret fjernes 1-5 døgn etter operasjonen, avhengig av operasjonsmetode.
Tidspunktet når tarmen begynner å fungere igjen varierer, men vi vet at aktivitet og mat fremmer tarmfunksjonen.
Det er ikke farlig å kjenne smerte i operasjonssåret. Dersom smertene hindrer deg i å være aktiv, må du si ifra slik at du kan få mer smertestillende.
Om du har fått utlagt tarm (stomi), vil personalet bidra med opplæring og tilpasning av utstyr ut fra dine behov.
Dersom du har barn som pårørende vil kreftsykepleier/barneansvarlig hjelpe deg med hvordan du kan informere dem under behandlingen.
Det skal finnes en kreftkoordinator i alle landets kommuner. Kreftkoordinator i kommunen er et lavterskeltilbud til deg og dine pårørende.
Ta gjerne kontakt med personalet for koordinering av tjenesten, eller ta selv direkte kontakt med kreftkoordinator i din hjemkommune, hvis ønskelig.
Avdelingen kan bistå med telefonnummer, eller du kan få informasjon under kreftforeningens hjemmeside på internett. www.kreftforeningen.no
Det kan ta tid å komme seg etter en større operasjon, og det er derfor lurt å tenke gjennom hvilke behov og muligheter du har for hjelp etter utskrivelsen.
Dersom vi under oppholdet ser behov for hjemmetjenester eller rehabilitering er vi behjelpelig med søknad.
Hvis du har hjemmetjenester fra før, bør du gi beskjed om dato for operasjon.
Tidspunkt for hjemreise er basert på en medisinsk vurdering, vanligvis 3- 7 dager etter operasjonen. Du vil bli utskrevet når tabletter alene gir tilfredsstillende smertelindring og du er i stand til å komme deg inn og ut av sengen selv. Videre må mat- og drikkeinntak være tilfredsstillende og du skal ha hatt luftavgang eller avføring.
Dersom du har fått stomi (utlagt tarm), skal du være trygg på å håndtere denne før du reiser. Det blir ordnet med blå resept på stomiutstyr og dette blir bestilt hos egenvalgt bandagist eller apotek, før du reiser hjem.
Operasjonssåret skal være vurdert og se fint ut.
Det er vanlig å være sykmeldt i 2 - 6 uker, utover dette etter videre avtale med fastlege.
Har du behov for hjelp hjemme etter operasjonen vil sykehuset ta kontakt med hjemmetjenesten før utreise.
Avdelingen har postsekretær som er behjelpelig med å bestille transport hjem.
Du må selv fremme krav om refusjon av reiseutgifter ved å sende inn reiseregning til helseforetakenes senter for pasientreise (helfo.no).
Trenger du rettledning i forbindelse med reise eller informasjon om dine rettigheter ring pasientreiser på tlf: 915 05 515.
Når du kommer hjem er det viktig at du øker aktiviteten gradvis og ellers prøver å leve så normalt som mulig.
Du kan løfte/bære det du orker de første 8 ukene etter operasjonen. Tunge løft og hard trening (f.eks. situps) bør unngås de første 8 ukene.
Fysisk aktivitet og næringsrik kost er bra for sårtilhelingen, og for å komme tilbake til samme funksjonsnivå som før operasjonen.
Klipsene i operasjonssåret kan du fjerne på fastlegekontoret 10- 14 dager etter operasjonen.
Dersom du etter hjemkomst skulle få tegn på infeksjoner (sår, urin- eller luftveier) eller økende plager fra magen (for eksempel oppkast eller fravær av avføring) skal du ta kontakt med fastlegen din.
Det er vanlig med en kontroll på kirurgisk poliklinikk ca. tre uker etter operasjonen. Her vil du få informasjon om svar på vevsprøve fra operasjonen og videre behandlingsopplegg dersom det vil bli aktuelt.
Du som har fått stomi vil få kontrolltime på kirurgisk poliklinikk til stomisykepleier 3-4 uker etter utskrivelse, men tidligere dersom det er behov for det. Alt stomiutstyr dekkes på «blå resept» og dette bestilles før utreise.
I noen tilfeller er det grunnlag for å gi cellegift etter operasjon for tykktarmskreft. Dette for å forebygge tilbakefall av kreftsykdommen. Det er svulstens lymfeknutestatus som avgjør om man skal ha denne behandlingen eller ikke. Sårene må være tilstrekkelig grodd før oppstart, behandlingen starter vanligvis 4-6 uker etter operasjonen.
Det kan være aktuelt med hel eller delvis sykemelding i forbindelse med cellegiftbehandlingen.
Du vil få utdelt egen informasjon fra Kreftavdelingen hvis tilleggsbehandling er aktuelt.
Etter operasjonen overvåkes du 6 til 24 timer på overvåking. Deretter blir du kjørt til sengeposten hvor du tilbringer 2 - 5 dager.
Det er normalt å ha noe smerter etter en operasjon, spesielt ved bevegelse. Du vil få smertestillende tabletter, og i noen tilfeller smertestillende i epiduralkateter. Vi kartlegger smertenivået og smertelindringen din hver 4. time så lenge du har epiduralkateter. For å få til en god smertebehandling er det viktig at du gir oss tilbakemelding.
God smertelindring gjør at det er mulig å være fysisk aktiv hver dag selv om du er nyoperert.
Aktivitet er avgjørende for at du skal komme deg raskt etter operasjonen.
Allerede operasjonsdagen skal du ut av senga og evt. sitte oppe.
Pleiere og fysioterapeut vil daglig følge opp i forhold til mobilisering.
Hva skjer når du er fysisk aktiv:
- Du puster dypere og forbygger lungebetennelse.
- Matlyst og fordøyelse kommer raskere i gang.
- Sårene gror bedre fordi blodsirkulasjonen øker.
- Bevegelse stimulerer blodsirkulasjonen og forebygger blodpropp.
Etter å ha blitt operert i tarmen kan det forekomme kvalme på grunn av lav tarmaktivitet i starten. Du vil bli tilbudt kvalmestillende medikamenter om dette skulle gjelde deg.
Det er viktig med munnhygiene og tannpuss, da dette kan bidra til å forebygge tørre slimhinner og soppdannelse. Tyggegummi er også bra for aktiviteten i tarmen, samtidig som den fremmer spyttsekresjon i munnhulen. Matinntak er likevel vesentlig for munnhulehygiene.
Har du gått ned i vekt som følge av din sykdom kan avdelingen samarbeide med ernæringsfysiolog om videre oppfølging.
- I tillegg til intravenøs væske, oppfordres du til å drikke selv.
- På ettermiddagen/ kvelden operasjonsdagen vil du få hjelp til å komme opp av sengen. Flere korte turer og totalt et par timer er bra! Det er viktig for å få kroppen i gang igjen etter operasjonen. Du vil få hjelp til både å stå, gå og sitte.
- Lege avgjør når du starte å spise og drikke igjen etter operasjonen.
- Du får hjelp til mobilisering av både sykepleier og fysioterapeut. Det anbefales at du er ute av sengen i så mye som mulig, avhengig av operasjonsmetode og formen din.
- Det vil bli tatt blodprøver av deg.
- Blærekateteret fjernes 1-5 døgn etter operasjonen, avhengig av operasjonsmetode.
Tidspunktet når tarmen begynner å fungere igjen varierer, men vi vet at aktivitet og mat fremmer tarmfunksjonen.
Det er ikke farlig å kjenne smerte i operasjonssåret. Dersom smertene hindrer deg i å være aktiv, må du si ifra slik at du kan få mer smertestillende.
Om du har fått utlagt tarm (stomi), vil personalet bidra med opplæring og tilpasning av utstyr ut fra dine behov.
Dersom du har barn som pårørende vil kreftsykepleier/barneansvarlig hjelpe deg med hvordan du kan informere dem under behandlingen.
Det skal finnes en kreftkoordinator i alle landets kommuner. Kreftkoordinator i kommunen er et lavterskeltilbud til deg og dine pårørende.
Ta gjerne kontakt med personalet for koordinering av tjenesten, eller ta selv direkte kontakt med kreftkoordinator i din hjemkommune, hvis ønskelig.
Avdelingen kan bistå med telefonnummer, eller du kan få informasjon under kreftforeningens hjemmeside på internett. www.kreftforeningen.no
Det kan ta tid å komme seg etter en større operasjon, og det er derfor lurt å tenke gjennom hvilke behov og muligheter du har for hjelp etter utskrivelsen.
Dersom vi under oppholdet ser behov for hjemmetjenester eller rehabilitering er vi behjelpelig med søknad.
Hvis du har hjemmetjenester fra før, bør du gi beskjed om dato for operasjon.
Tidspunkt for hjemreise er basert på en medisinsk vurdering, vanligvis 3- 7 dager etter operasjonen. Du vil bli utskrevet når tabletter alene gir tilfredsstillende smertelindring og du er i stand til å komme deg inn og ut av sengen selv. Videre må mat- og drikkeinntak være tilfredsstillende og du skal ha hatt luftavgang eller avføring.
Dersom du har fått stomi (utlagt tarm), skal du være trygg på å håndtere denne før du reiser. Det blir ordnet med blå resept på stomiutstyr og dette blir bestilt hos egenvalgt bandagist eller apotek, før du reiser hjem.
Operasjonssåret skal være vurdert og se fint ut.
Det er vanlig å være sykmeldt i 2 - 6 uker, utover dette etter videre avtale med fastlege.
Har du behov for hjelp hjemme etter operasjonen vil sykehuset ta kontakt med hjemmetjenesten før utreise.
Avdelingen har postsekretær som er behjelpelig med å bestille transport hjem.
Du må selv fremme krav om refusjon av reiseutgifter ved å sende inn reiseregning til helseforetakenes senter for pasientreise (helfo.no).
Trenger du rettledning i forbindelse med reise eller informasjon om dine rettigheter ring pasientreiser på tlf: 915 05 515.
Når du kommer hjem er det viktig at du øker aktiviteten gradvis og ellers prøver å leve så normalt som mulig.
Du kan løfte/bære det du orker de første 8 ukene etter operasjonen. Tunge løft og hard trening (f.eks. situps) bør unngås de første 8 ukene.
Fysisk aktivitet og næringsrik kost er bra for sårtilhelingen, og for å komme tilbake til samme funksjonsnivå som før operasjonen.
Klipsene i operasjonssåret kan du fjerne på fastlegekontoret 10- 14 dager etter operasjonen.
Dersom du etter hjemkomst skulle få tegn på infeksjoner (sår, urin- eller luftveier) eller økende plager fra magen (for eksempel oppkast eller fravær av avføring) skal du ta kontakt med fastlegen din.
Det er vanlig med en kontroll på kirurgisk poliklinikk ca. tre uker etter operasjonen. Her vil du få informasjon om svar på vevsprøve fra operasjonen og videre behandlingsopplegg dersom det vil bli aktuelt.
Du som har fått stomi vil få kontrolltime på kirurgisk poliklinikk til stomisykepleier 3-4 uker etter utskrivelse, men tidligere dersom det er behov for det. Alt stomiutstyr dekkes på «blå resept» og dette bestilles før utreise.
I noen tilfeller er det grunnlag for å gi cellegift etter operasjon for tykktarmskreft. Dette for å forebygge tilbakefall av kreftsykdommen. Det er svulstens lymfeknutestatus som avgjør om man skal ha denne behandlingen eller ikke. Sårene må være tilstrekkelig grodd før oppstart, behandlingen starter vanligvis 4-6 uker etter operasjonen.
Det kan være aktuelt med hel eller delvis sykemelding i forbindelse med cellegiftbehandlingen.
Du vil få utdelt egen informasjon fra Kreftavdelingen hvis tilleggsbehandling er aktuelt.
Vær oppmerksom
Ta kontakt med fastlegen din dersom du etter hjemkomst skulle få tegn på:
- infeksjoner (sår, urin- eller luftveier)
- økende plager fra magen (oppkast, fravær av avføring)
Kontakt
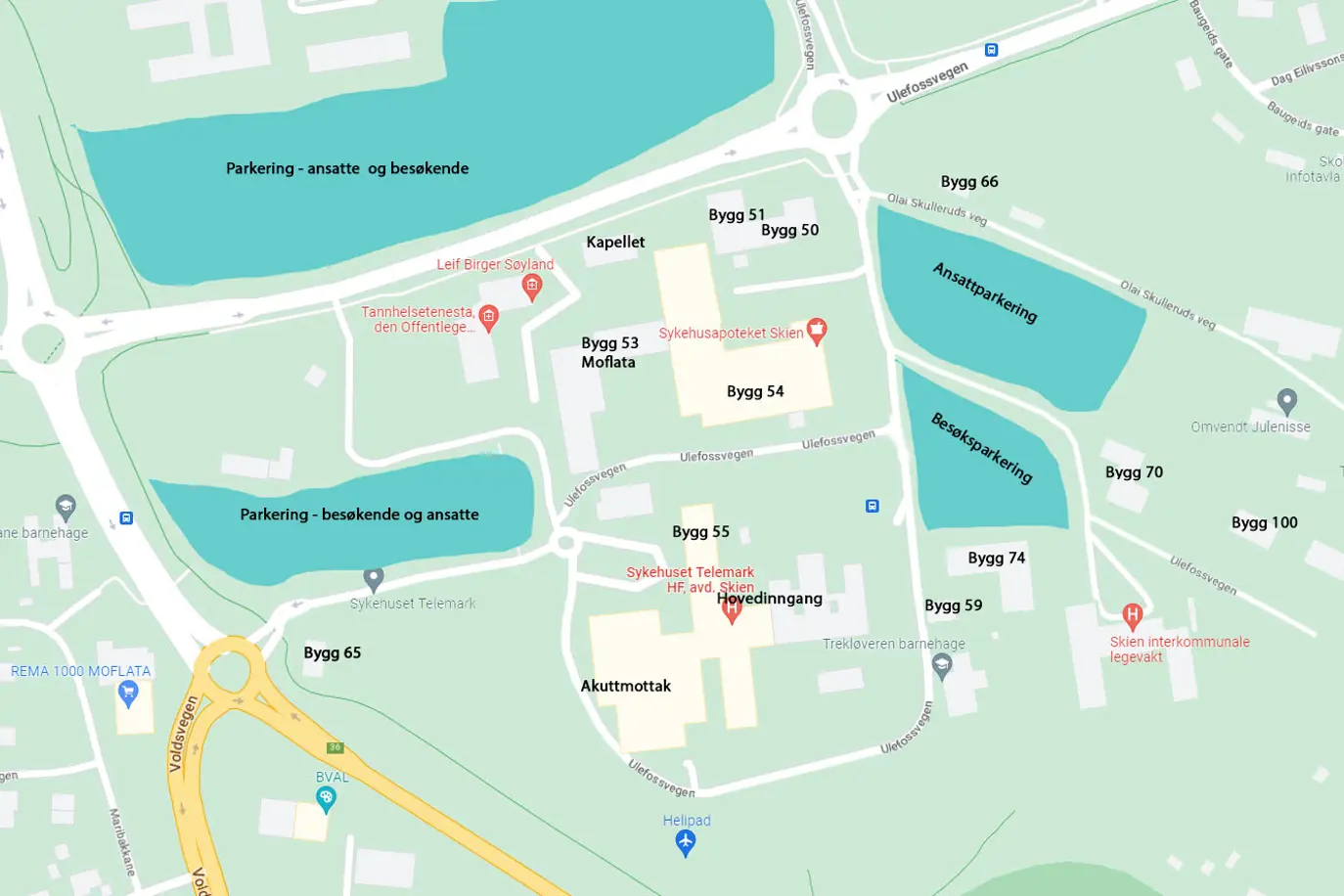
Bygg 56 i Skien, hovedinngang
Kirurgisk sengepost 3. etg.
Oppmøtested
Skien, Ulefossveien 55, sykehusområde sør.
Benytt hovedinngang. Du finner oss i 3. etasje.

Bygg 56 i Skien, hovedinngang
Ulefossveien 55
3710 Skien
Transport
Nettbuss har avganger fra Landmannstorvet i Skien og fra jernbanestasjonen.
Nettbuss ved lokal rute M3 stopper i Ulefossvegen, midt mellom somatisk og psykiatrisk side ved sykehuset i Skien.
Farte, Nor-Way Bussekspress og Vy har flere avganger som stopper ved sykehuset. For mer informasjon om rutegående tilbud, bruk reiseplanleggeren til:
Reiser du til og fra offentlig godkjent behandling, kan du ha rett til å få dekket reiseutgifter.
Se informasjon på www.helsenorge.no/pasientreiser om rettigheter og hvordan søke om dekning av reiseutgifter, eventuelt få rekvirert transport dersom du har krav på dette.
Helseekspressen er Pasientreisers transporttilbud på strekningen fra Telemark gjennom Vestfold til Oslo, for de pasientene som har helsemessig behov for tilrettelagt transport, og som har rekvisisjon for reisen.
Les mer om pasientreiser og Helseekspressen på om pasientreisetilbudet
Praktisk informasjon
I Skien er det kafé og kiosk i vestibylen, inngang via hovedresepsjonen.
Det er mulig å betale med Vipps.
Når kafeen er stengt kan man benytte en vareautomat. Her finner dere varm og kald drikke, snacks, mat og ikke-spiselige produkter.
Ordinær åpningstid
Mandag – fredag kl. 07:00 – 19:00, alle hverdager
Lørdag og søndag: kl. 10:00 - 18:00
Helligdager/røde dager: kl. 09:00 - 16:00
Avvikende åpningstid jul og nyttår 2024/2025
Julaften, 24. desember: klokken 09:00 - 13:00
1.juledag, 25. desember: klokken 09:00 - 15:00
2.juledag, 26. desember: klokken 09:00 - 15:00
Romjul, 27. desember - 30. desember: klokken 10:00 - 18:00
Nyttårsaften, 31. desember: klokken 09:00 - 13:00
1.nyttårsdag, 1. januar 2025: klokken 09:00 - 15:00
Mandag - fredag: kl.08.00 - 14.00.
Lørdag, søndag og helligdager/røde dager: Stengt.
Det er mulig å betale med Vipps.
Sykehuset Telemark oppfordrer alle besøkende om å lese skiltingen ved parkeringen nøye.
Det er Aimo Park som driver parkeringsordningen i Skien, i Porsgrunn er det Park nordic.
Priser i Skien og Porsgrunn
kr 9 per påbegynt halvtime.
kr 85 per døgn.
Ved behov for lengre opphold kan du kjøpe parkering for inntil 14 dager. Dette koster 340 kroner.Se mer informasjon 14 dagers parkering lenger ned på siden.
Du må betale parkeringsavgift på hverdager, mandag til fredag, hele døgnet. Det er gratis parkering i helgene, fra fredag kl. 24.00 til søndag kl. 24.00. Det er også gratis parkering på helligdager og offentlige høytidsdager.
Betalingsordning i Skien
Inntil 14-dagers parkering
I Skien kan du enten henvende deg i hovedresepsjonen og betale der. Eller du kan benytte EasyPark-appen. Etter å ha startet en parkering i appen kan du velge takstprodukt 486810 i appen.

Betal via nettsiden, Online betaling, innen 48 timer.
Betalingsordning i Porsgrunn
Du må registrere bilens registreringsnummer i betalingsautomaten når du parkerer.
Ved bruk av kort betaler du kun for tiden du har stått parkert, dersom kortet settes inn i automaten igjen før du drar fra parkeringen.
Når du blir bedt om det må du registrere bilens registreringsnummer i betalingsautomaten.
Det er også mulig å benytte en parkeringsapp på mobil.
El-bil
Det er ladeplasser for el-bil på parkeringsplassen ved Tannklinikken i Skien. Ladestasjonene er eid og drevet av det eksterne firmaet Fortum.
MC og moped
MC og moped må benytte samme parkeringstilbud som for bil.
Blodgivere
Det er gratis parkering for blodgivere på reserverte plasser. Du må registrere bilnummeret når du kommer til blodbanken for å få gratis parkering.
Forflytningshemmede
Forflytningshemmede parkerer gratis, med parkeringskort fra kommunen.
Det er kameraregistrering av bilens registreringsnummer i Skien. Eventuelle parkeringstillatelser for forflytningshemmede (HC-bevis) blir ikke registrert av kamera. Pasienter og besøkende må derfor vise fram HC-kort i hovedekspedisjonen, eller ved annet oppmøtested, for å få fritak for avgift.
Andre unntak fra avgift i Skien
Drosjer
Drosjene skal ikke betale avgift dersom levering og henting av passasjerer skjer i løpet av tjue minutter. Drosjene må betale avgift hvis de er innenfor kamerasonen i mer enn tjue minutter (karenstid).
Vareleveranse til hovedlager
Dette skjer utenfor kamerasonen, og de slipper derfor avgift.
Avfallshenting og gassleveranse
Disse slipper avgift hvis de kjører inn og ut av kamerasonen i løpet av tjue minutter.
På sykehusområdet i Skien er det flere parkeringsområder.
Se oversikt over områdene på www.sthf.no/praktisk-informasjon/parkeringsomrader-i-skien
Tilgang til internett på sykehuset får du via trådløs tilkobling (wifi). Du må velge "SykehusGjest" som nettverk.
Se informasjon om pålogging på www.sthf.no//praktisk-informasjon/tilgang-til-internett-wifi
Sykehusapoteket i Skien holder til i underetg. i bygg 54.
Det er egne parkeringsplasser på utsiden.
Se nettsiden til sykehusapotekene: www.sykehusapotekene.no/steder/skien
Egenandeler kan betales i hovedekspedisjonen, eller du kan få med deg en giro.
På sykehuset, hos lege og i forbindelse med radiologisk undersøkelse, må du som pasient betale egenandel, opp til frikortgrensen. Med frikort slipper du å betale egenandel ved behandling i inneværende kalenderår.
Merk: Dersom du blir innlagt samme døgn som konsultasjonen og den radiologiske undersøkelsen, betaler du ikke egenandel(er).
Noen pasientgrupper er fritatt for å betale egenandel. Det gjelder blant annet ved:
- undersøkelse og behandling i forbindelse med graviditet og fødsel
- Undersøkelse og behandling av barn under 16 år
- psykiatrisk behandling av barn og ungdom under 18 år
- yrkesskade
- allmennfarlige smittsomme sykdommer
Dersom du blir syk og ikke kan møte til time bes du om å ta kontakt senest dagen før avtalen. Hvis du ikke gjør dette blir du belastet med gebyr for denne timen, også dersom du er fritatt for egenandel.
En del pasienter reagerer allergisk på blomster og parfyme. Vi ber om at du tar hensyn til dette.
Smittesituasjonen i samfunnet påvirker sykehusets drift og råd og retningslinjer til befolkningen.
Retningslinjer og tiltak kan endres raskt i tråd med smittesituasjonen.
Vi har derfor samlet de til enhver tid gjeldende råd, retningslinjer og tiltak på en egen side.
Fotografering og filming på sykehuset er tillatt, men alle må forholde seg til noen retningslinjer.
Les mer på www.sthf.no/praktisk-informasjon/fotografering-og-filming-pa-sykehuset
Guidene kan hjelpe deg med å finne fram i Skien og Porsgrunn.
Sykehuset har inngått en avtale om guidetjeneste med Telemark Røde Kors.
Guidene holder til i vestibylen ved hovedekspedisjonen alle hverdager fra kl. 09.00 til kl. 14.00.
Du kan henvende deg til guidene for å få hjelp til å finne fram i sykehuset slik at du kommer dit du skal.
Guidene kan ha mye å gjøre, og de vil derfor ikke alltid være på plass.
Pasienter som har behov for ledsagere, kan ikke benytte guidene som erstatning for disse.
Sykehuset Telemark er et røykfritt sykehus
Uteområdene har egne røykeplasser som er merket. Det er ikke tillatt å røyke ved hovedinngangene.
Det er ikke røykerom for pasienter i den somatiske delen av sykehuset.
Ved enkelte sengeposter ved Klinikk for psykisk helsevern og rusbehandling er det egne røykerom for pasienter.